[ 放射線科 ]
病気のはなし
(2018年8月現在)
| 1.画像診断 | |
|
画像診断には |
| 2.放射線治療 | |
|
放射線治療は、癌治療の3本柱のひとつです。放射線治療のみで行ったり、抗癌剤や手術を組み合わせています。 当院の先端機器のように放射線治療機器の飛躍的発展と併用抗癌剤の進歩によって、放射線治療主体の治療で手術と同じような治療効果が得られる癌が増えてきつつあります。副作用についても、格段に減少してきています。
高精度治療である強度変調放射線治療(IMRT)にも対応しており、2011(平成23)年9月より開始いたしました。 患者さんには放射線科医師からお話しさせていただき、CT撮影を行います。CTデータを元にコンピューターで計算して、機器への入力、確認作業をへて治療をすることができるようになります。同じ病気でも患者さんの体格などによって、放射線を当てる体積など詳細は全く異なり、いわばオーダーメイドの治療となります。 原則として1日1回、週5回(月〜金)、計1〜38回で治療します。回数、組み合わせなど治療方針は癌の種類、階段、体力などを考慮して決定させていただきます。照射時間は数分で、全ての作業を含めて1日15〜30分程度で終了します。皮膚に印を付けますので照射部位は皮膚を出して寝台に寝ていただきます。 癌がある(あった)ところに照射しますので、照射部位には効果と副作用が出ます。ですので、胸に照射して放射線の影響で頭の髪の毛が抜けることはありません。また、放射線治療を受けておられる患者さんに近寄っても被爆することはありません。副作用は照射する部位、回数、他の治療方法との組み合わせ、今までの治療内容、内服薬、糖尿病などの合併症により大きく左右されますし、同じ治療法でも患者さんによって全く異なります。詳細については、放射線治療のスタッフよりご説明いたします。 高精度治療には、IMRT、脳定位照射、肺定位照射があります。脳定位照射と肺定位照射は当院では行うことはできません。脳定位照射は4か所以下で3cm未満が対象となり、専用機を持つ周辺の施設にご紹介となります。これ以外の脳転移は全脳照射となりますので、当院にて施行させていただきます。肺定位照射は、近隣では岡山大学にて施行しております。リニアックはCT一体型で同一メーカーにより全て構成されメンテナンスされているため、異なるメーカーで構成させたシステムに比べ高精度(ピンポイント)での肺定位照射が可能となっております。また、ラジオ波治療(RFA)は日本で最も経験があり、この治療と適切に組み合わせることで、さらに効果的で副作用の少ない治療をすることが可能です。 当院は2002(平成14)年に新しい患者さんの数が100人を下回りましたが、2011(平成23)年1月に年換算で100人を回復しました。1台のリニアックで年間400人程度は治療可能ですので、当院はまだまだ対応させていただくことが可能です。 放射線治療は科の特性上、泌尿器科や呼吸器科、外科などそれぞれの臓器担当の外来や入院経由でご紹介をお受けしております。日時については、外来表をご参照いただければと存じます。 |
| 3.IVR | |
|
IVRとはInterventional Radiologyの略です。血管造影検査の際にカテーテルを通して血管を閉塞させたり、拡張させたり、X線透視下で胆管内に管を挿入したりする手技を総称してIVRといいます。現在は脳、心臓以外の血管造影検査の際に行われる動脈塞栓術を主治医とともに放射線科医が担当しています。 |
| 4.新読影室 | |
|
当院放射線科では、3年半前に64列マルチスライスCTが稼働したのと同時に画像観察用モニター2台を導入し、放射線科専門医によるCTやMRIの読影を行ってきました。ただ設置場所は、放射線治療設定室の一部を間借りした区画で、読影室といわれるようなものではなく、初期研修医が放射線科を選択して画像診断を行うにも画像モニタ2台では十分に対応できないなど問題は多々ありました。
PACS導入と同時に進行している放射線部門システム(RIS)も11月に稼動となり、レポートシステムと合わせフィルムレスに向けての本格的な段階に入ったと思われます。 |
| 5.乳がん検診(マンモグラフィー検診)のお話し | |
|
日本人女性の乳がん発症率は年々上昇してきており、現在日本人女性のがん発生数の1位です。 |


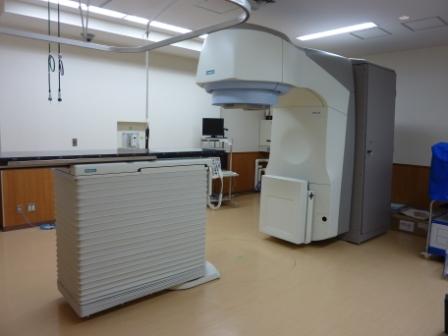 当院は1988(昭和63)年に放射線治療を開始いたしました。当初より放射線治療器はリニアックを導入しております。23年使用したのち、2010(平成22)年6月に更新され、最新型が導入されました。こちらについては、別項目(放射線治療)を設けておりますので、ぜひご参照ください。
当院は1988(昭和63)年に放射線治療を開始いたしました。当初より放射線治療器はリニアックを導入しております。23年使用したのち、2010(平成22)年6月に更新され、最新型が導入されました。こちらについては、別項目(放射線治療)を設けておりますので、ぜひご参照ください。