病気のはなし
尾道市立市民病院における、外科/肛門外科の病気のはなしをご紹介いたします。
(2017年7月現在)
| 1.食道癌 |
|
食道癌は増加傾向にある癌で、アルコールとタバコが関係しています。
最も多い症状としては、食物のつかえ感がありますが、表在癌の場合は半数以上が無症状で経過します。
食道癌が見つかった場合、内視鏡検査・食道造影検査・CT・PET等を用いて食道癌の広がりや深さ、リンパ節転移、遠隔転移などを調べ、病期を決定した後、ガイドラインに沿って治療方針を決定していきます。治療方法としましては、内視鏡的治療(内視鏡的粘膜切除術(EMR)、内視鏡的粘膜下層剥離術(ESD)など)、手術、放射線療法、化学療法(抗癌剤による治療)などがあります。粘膜だけに留まっている癌に対しては内視鏡的治療が選択され、消化器内科医師にて施行されています。これより進行している癌に対しては、治癒切除が望める場合には手術を選択します。食道癌の手術は癌の手術の中でも最も侵襲の大きな手術となります。当院では、原則的に開胸・開腹下に食道切除およびリンパ節郭清を行ない、再建は胃管を用いた後縦隔経路にて施行していますが、個々の症例に応じた手術術式を選択しております。最近では、化学療法や放射線療法も進歩してきており、手術を施行すべき症例と放射線化学療法を選択・併用する症例とを慎重に判断しています。
食道癌の早期発見のためには定期的な内視鏡検査が必須となります。人間ドックなどで定期的に内視鏡を行うのは勿論のこと、食べ物のつかえ感、体重減少、前胸部痛、嗄声(声がかすれる)などの症状がある場合には、なるだけ早く医療機関を受診し、精査を行うことをお勧めします。 |
| 2.呼吸器 |
|
A.肺癌:悪性腫瘍(癌)の中での死亡数は全体で1位(男性1位、女性3位)となっています。肺癌はタバコが原因であることははっきりしていますので、まず禁煙で癌の発生を予防することが肝心です。
しかし不幸にも肺癌になってしまった場合は、早期発見・早期治療が癌を治癒するために大事になってきます。早期発見には検診が(特にCT検診)有効です。
検診で精密検査が必要になればできる限り早く医療機関を受診してください。早期発見された小さな腫瘍で1cmまでなら手術でほぼ100%完治します。2cmでも90%以上の方が治癒します。
小さな癌は小さな傷で手術することも可能になります。早く発見されればいいことばかりなのです。ただ進行癌で発見されても抗癌剤や放射線治療と手術を組み合わせた集学的治療を行うことによって治癒に導くことも可能です。最善の治療法を一緒に考えていきたいと思っています。
肺癌の手術は呼吸機能に問題があれば不可能なこともありますが、年齢には制限はありません。高齢化社会になり80歳以上の方の手術も増えてきましたが全身状態に問題のない方は積極的に治療を受けて頂ければと考えています。
また肺以外の臓器癌から肺に転移した転移性肺癌も手術で治癒が期待できることもあります。特に大腸癌からの肺転移が手術で良好な成績が報告されています。その他の癌の肺転移も手術が有効となることもありますので、あきらめず一度ご相談ください。
B.自然気胸など肺の良性疾患:ほとんどの症例は1cmほどの傷を数カ所作成し行う胸腔鏡手術が可能で術翌日の早期退院も可能です。良性疾患は手術が絶対ではありませんが、手術を行うことがより良い治療に繋がることもよくあります。ひとつひとつの疾患について十分説明し納得して頂き治療を行っていきます。 |
| 3.乳癌 |
|
女性の癌の中で症例数が特に増加している癌です。
当院では乳癌学会のガイドラインに沿った治療を行っております。
乳癌を治療せずに放っておけば、周囲の組織に拡がり、リンパ管を通って腋窩のリンパ節や鎖骨の上のリンパ節、あるいは血液を通って骨、肺、肝臓などの臓器へ転移し、命を脅かすことになります。このような事態を可能な限り防ぐために、できるだけ早く治療を開始する必要があります。最近は、手術だけでなく他の治療法(化学療法やホルモン療法、放射線照射)を組み合わせて治療効果を高めることが可能になってきています。
乳癌の手術法は、乳房全体を外科的に取り除く「乳房切除術」と、しこりを含む乳腺の一部を切除する「乳房温存手術」に分けられ、必要に応じて腋窩リンパ節を郭清します。最近は、乳がんの治療法に関する考え方が大きく変わり、手術主体の治療法から、化学療法やホルモン療法、放射線照射を組み合わせて、可能な限り手術を縮小する方向で治療法が検討されるようになっています。当院でも積極的に縮小手術を導入しておりますが、手術する範囲を縮小できるかどうかは、病気の進行度によって異なりますので、どの治療法がよいかを主治医とよく話し合う必要があります。
乳癌においては、早期発見・早期治療できるかどうかが、その後のQOL(生活の質)向上のために非常に重要となります。乳癌検診にて異常を指摘された場合、もしくは御自分で少しでも気になるところがあった場合には、当院医師に御相談ください。 |
| 4.胃癌 |
|
胃癌で手術をする患者さんは近年減少してきましたが、それでもまだ多い病気です。癌で亡くなられる方のうち胃癌の占める割合は日本では肺がんに次いで第2位です。胃がんで亡くなられる方が減少してきている理由には、診断や治療に進歩によるものが多いとされています。胃癌の診断法としてはバリウムを飲んで行うレントゲン検査と一般的にカメラと言われている内視鏡検査があります。カメラを飲むのが好きな人はいないと思いますが早期の胃癌を発見するためには内視鏡検査をお勧めしています。胃癌に対する治療法は日本胃癌学会の治療ガイドラインに基づいて治療を行っています。患者さん用に作成されたガイドラインもありますので、興味がある方は担当医に相談してください。ガイドラインの適応内の粘膜内に止まる分化型腺癌に対しては、内視鏡的な切除術を行っています。最近では内視鏡で切除する患者さんの割合が増加してきています。内視鏡治療の適応外の病変については、開腹下にリンパ節の郭清を伴う胃切除術を行っています。腹腔鏡で(カメラを使って)手術を行っている患者さんもおられます。手術後に抗癌剤治療を行うかどうかは、切除した病変の病理結果により決定します。全ての治療はガイドラインに基づいて行いますが、最終的治療法は御本人、御家族と相談のうえ決定しています。 |
| 5.大腸癌 |
|
食生活、生活習慣の西洋化に伴い、現在も増加傾向にあります。腸閉塞(便秘、腹満)、下血といった症状で発見される事が多いですが、無症状の方も少なくありません。簡単な検査としては便潜血反応(便を調べます)があり、精密検査としては、注腸検査、大腸内視鏡検査があります(どちらも下剤で腸管内を掃除しておく前処置が必要です)。尾道地区では最近、進行例が増えてきています。病気の早期診断には早めの検査が必要です。検診等で異常を指摘された場合や、自覚症状がある場合には怖がらずに早めに御相談ください。
治療については、基本的には大腸癌治療ガイドラインというものがあり、これに沿って行っております。早期癌では内視鏡的に切除できる場合が多いのですが、一部の早期癌と進行癌では大腸を切除する手術となります。患者さんの状態や、病気の進行具合によって腹腔鏡を使った手術や開腹下の手術を行います。また、肛門近くの癌の場合は人工肛門を造設する事があります(下腹部に直接大腸を持ち上げます)が近年人工肛門を作る患者さんの手術は減ってきています。いずれにしても、患者さんと十分話し合いながら治療は進みます。ご不明な点や、納得いかない点がございましたらいつでも御相談ください。 |
| 6.肝・胆道・膵疾患外科治療について |
|
肝・胆道・膵領域の癌の診断、治療法は多岐にわたり、最先端の診断機器、診断技術を駆使して最適な治療を専門医のいる施設で行う必要があります。当院では内科、外科、放射線科合同チームで診療に当たっています。
A. 肝癌
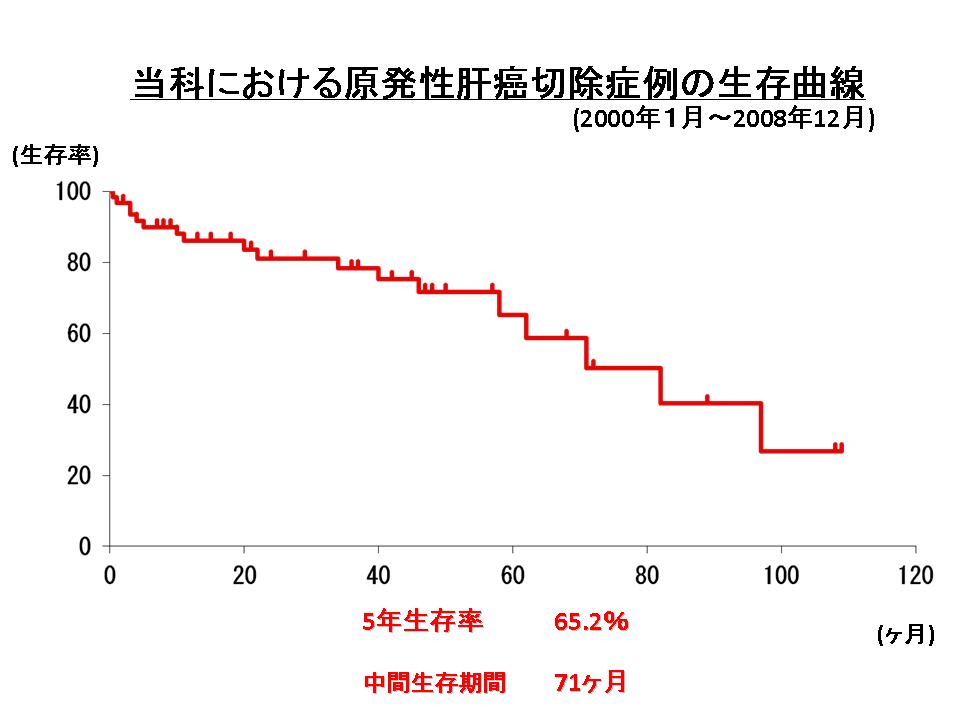
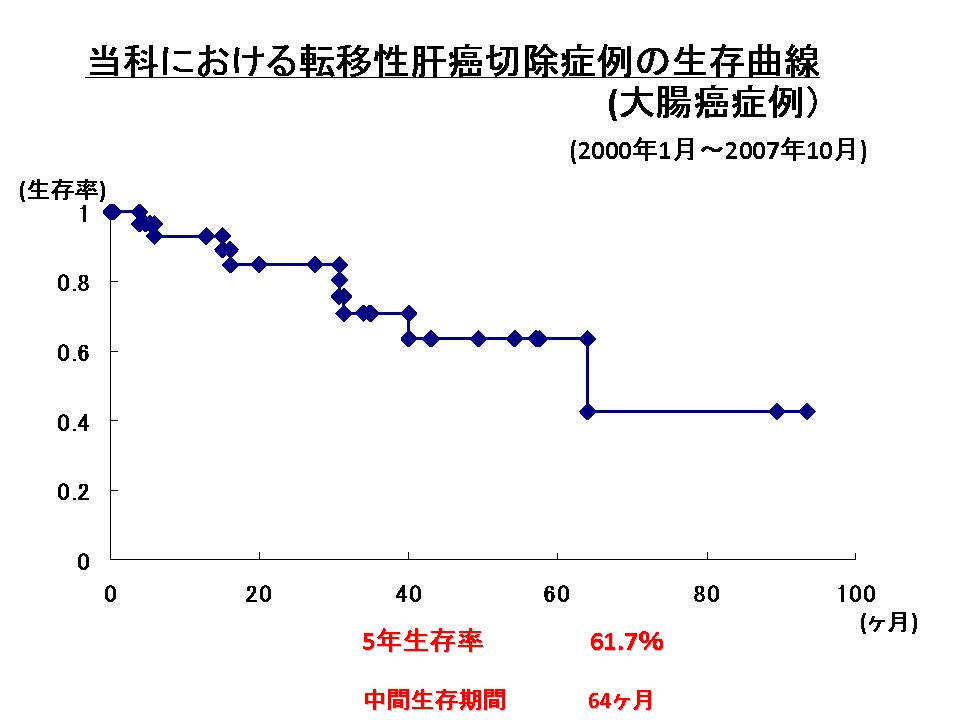
肝癌には原発性肝癌(主にB型、C型肝炎ウィルスを原因とする肝細胞癌)と、転移性肝癌(主に大腸癌、胃癌、肺癌等からの転移)があります。肝細胞癌は慢性肝炎や肝硬変を背景に発生することが多いため、癌の存在部位や個数の診断とともに肝機能(肝予備能)の評価が重要で、外科的手術(肝切除術等)、内科的治療(経皮的ラジオ波焼灼術等)、放射線科的治療(肝動脈塞栓術等)の中から症例ごとにもっとも適切な治療法を選択しています。肝予備能が保たれていることが多い転移性肝癌は、治癒の可能性がある限り肝切除術を選択します。特に大腸癌からの転移は、切除することにより長期生存の可能性があります。大腸癌肝転移に対する当科の手術成績は、5年生存率が60%を超える良好な結果が得られています。切除不能な場合には抗癌剤治療を行いますが、最近の抗癌剤治療の進歩は著明で、奏効率(効きめのこと)も以前に比して格段に高く、切除可能になる症例もあります。
B. 胆道癌
胆道癌には胆管癌、胆嚢癌、十二指腸乳頭部癌が含まれます。治療としては切除療法が中心となりますが、放射線科的治療、抗癌剤治療の進歩も著しく、これらを合わせた集学的治療により、成績は向上しています。手術は、胆管や胆嚢の切除に加えて、癌の存在部位や進行度により、肝切除術や膵頭十二指腸切除術を行います。
C. 膵癌
膵癌は腹部の癌の中でもっとも治療成績(予後)の悪いものの一つですが、画像診断の進歩、手術手技の向上、抗癌剤治療の進歩により、従来に比してその治療成績は向上しています。手術適応をしっかりと検討し、手術可能と判断すれば、QOL(生活の質)を考慮した手術を行うよう心がけています。手術は膵頭十二指腸切除術や膵体尾部切除術という、腹部領域では比較的大きな手術ではありますが、最近では手術手技も安定し、術後の合併症も以前と比べ著明に減少しています。
肝・胆道・膵領域の癌は進行癌で見つかることが多いため、従来、その治療成績は決して満足できるものではありませんでしたが、最近では検診の普及、癌危険因子の解明、画像診断の進歩により比較的早期に発見されるものも増え、さらに手術手技、周術期管理の向上により術後合併症は減少し、また新規抗癌剤の登場もあり、その治療成績は改善傾向にあります。
当科では各領域毎に作製された科学的根拠に基づく癌診療ガイドラインに沿った治療を基本としています。全国レベルの標準的な治療を施行していますが、術後合併症も少なく満足できる治療成績が得られています。しかし、まだ進行状態で来院される方もなお多く、やはり早期発見は重要であります。
B型、C型慢性肝炎 肝硬変の方々は肝細胞癌発症の高危険群ですし、また最近では糖尿病、高脂血症等、いわゆるメタボリックシンドロームの方も肝癌発症の危険性があるといわれていますので、ぜひ定期的に専門医による検診を受けることを勧めます。膵嚢胞も膵癌発見の契機になりますので、やはり定期的な検診をお勧めします。 |
| 7.腹部内視鏡外科(腹腔鏡手術) |
|
腹腔鏡手術はお腹に2cm程度小切開を加え腹腔内にカメラを挿入しモニターに映し出された映像を見ながら腹壁から挿入した何本かの鉗子を用いて手術を行う方法です。従来の手術と比べ手術創が小さく術後の回復が早く患者さんに優しい手術として拡がって来ています。当院では胆石胆嚢炎、急性虫垂炎、腸閉塞、十二指腸潰瘍穿孔等の良性疾患の待機手術および緊急手術及び大腸癌根治手術、早期胃癌や胃粘膜下腫瘍の根治手術、肝臓癌の焼灼術を中心とする悪性疾患に対しても腹腔鏡手術を行っています。腹腔鏡手術、開腹手術の選択は御相談の上決めさせていただきますが、患者さんの全身状態、病気の状態によっては安全性、根治性を考え腹腔鏡手術よりも従来の手術をお勧めすることもあります。 |
| 8.痔疾患 |
|
A.痔核(いぼ痔)
肛門科を受診される方の約60%がこの病気です。痔核は肛門周囲の静脈叢がうっ血し瘤状となったもので、一般にはいぼ痔と言われています。肛門の内側、すなわち直腸側が腫れる内痔核と、肛門の外側が腫れる外痔核があります。外痔核の中に血栓(血のかたまり)が出来る血栓性外痔核では、座れないほどの痛みが急に起こることがあります。この場合は外来で切除することで楽になります。
内痔核では排便時の出血、痔核脱出など(時に痛みがある)で気がつきます。痔核の程度により、薬物療法、外来での結紮手術、入院が必要な根治手術と治療が分かれています。
B.裂肛(切れ痔)
硬便を力んで無理に排泄した時などに起こるもので、一般に切れ痔と言われています。排便時の痛み、出血(紙につく程度)などで気がつきます。ほとんどが薬物療法で保存的に治りますが、慢性裂肛の中には手術が必要なものもあります。
C.痔瘻・肛門周囲膿瘍
肛門の中にある肛門腺が化膿し膿瘍を形成したものが肛門周囲膿瘍で、たまった膿が別の場所に出口を作りトンネル状になったものが痔瘻です。肛門周囲の激痛(お尻をつけて座れないほど)、熱感、膿汁排出(これにより痛みが楽になることが多い)などで気がつきます。まずは膿を出す処置をして、半分の方は治りますが、残りの半分の方は痔瘻になります。痔瘻は肛門周囲膿瘍を繰り返す可能性があるため、基本的に手術が必要です。 |
| 9.ヘルニア |
|
鼠径ヘルニア
いわゆる“脱腸”といわれているもので鼠径部(足の付け根)に膨隆がみられ、時に痛みを伴うことがあります。通常は出たり戻ったりするのですが、出たままになって戻らなくなるとヘルニアの内容(小腸、大網、S状結腸など)の血流が悪くなり、腹痛や嘔吐を引き起こし、そのまま放っておくと内容が壊死(腐ること)し、緊急手術が必要になることがあります(ヘルニアのかんとん)。小児と大人では原因が違いますが、かんとんを起こす危険性はともにあるため、早めに手術が必要です。小児の場合は脱出するヘルニアの袋を根元で縛るだけでよいのですが、大人の場合は袋を処理したあと人工の膜(メッシュ)を使って弱くなった腹壁を補強することが必要です。大人のヘルニアの場合は局所麻酔で行うことも可能です。入院期間は1泊2日または、2泊3日です。創の処置を工夫していますので、ガーゼ交換や消毒の必要は一切なく、翌日からシャワーを浴びることも出来ます。また、人工の膜を使った同様の手術でそのほかのヘルニア(大腿ヘルニア、腹壁瘢痕ヘルニアなど)の治療も行っています。 |
| 10.下肢静脈瘤 |
|
足の血管がこぶのようにふくらんでいたり、むくんでいたり、足がつりやすいことはありませんか?それは下肢静脈瘤の症状の可能性があります。
下肢の血液は足の筋肉の運動により心臓に戻っていきます、その時に逆流をしないように逆流防止弁がついています。この弁は足の付け根や膝の裏など太い静脈の合流する部位でこわれやすく、弁が壊れると血液の逆流の原因となり血液が足の低いほうにたまり、静脈がふくれてくるのです。これが下肢静脈瘤です。
下肢静脈瘤の症状としては、足の血管の拡張、むくみ、だるさ、いわゆるこむら返りが起こりやすかったり、進行すると、足の皮膚が黒ずんだり湿疹ができたり、さらに進行すると潰瘍ができたりします。
下肢静脈瘤自体は良性の疾患ですから、自覚症状のないものや軽度のものは急いで治療を行う必要はありませんが、ほっておいても良くなることはありません。明らかな静脈のこぶ状の変化を認めたり、自覚症状を伴うものは治療の適応となります。
治療法としては静脈内に薬を注入し静脈炎を起こすことにより静脈を固める硬化療法、手術により逆流の原因の静脈を根元でくくってしまう高位結さつ手術、弁不全のある静脈を抜いてしまう静脈抜去手術、これらを組み合わせた治療、それ以外にも最近ではレーザーを使用した治療等も行われています。
治療法にはそれぞれ特徴がありますので治療を受けられる場合は主治医によく相談してください。また、治療は怖いけどほっとくのも不安という方は、根本的治療ではありませんが静脈瘤用の弾性ストッキングをはくことにより症状の緩和、進行の抑制が期待できますので、下肢静脈瘤に思い当たる方は主治医にご相談ください。 |
| 11.肝がんの治療について |
|
厚生労働省の発表した2002年の人口動態統計年計概数によると、肝がんによる死亡者は3万4,615人(男2万3,798人、女1万817人)であり、これは全体では肺がん、胃がん、大腸がんにつぎ第4位、男性では肺がん、胃がんにつぎ第3位、女性では胃がん、大腸がん、肺がんにつぎ第4位でした。
死亡率の年次推移を見ても、近年の治療法の進歩にもかかわらず、肝がんの死亡率はなお増加を続けています。
わが国の原発性肝がんの95%は肝細胞がんであり、ほかに肝内胆管がん等がありますが稀で、ここでお話をさせていただくのは肝細胞がんについてであります。
この肝細胞がんの80%はC型肝炎起因の肝細胞がんであり、15%はB型肝炎起因の肝細胞がんです。C型肝炎が肝細胞がんのほとんどを占めているのはわが国の特徴で、肝細胞がんが発生するハイリスク・グループが判明していますので、この方々に対して繰り返し経時的に検診を行うことにより、肝細胞がんを早期に発見することが可能となります。
肝細胞がんに対する治療についてですが、検診の普及、超音波,CT,MRI等画像診断の進歩により、比較的早期に肝細胞がんが発見されるようになり、従来の肝切除が主体の治療から近年、内科的治療を含めた種々のオプションを有する個別化治療へと大きく変貌を遂げています。
肝細胞がんに対する治療法には、大きく分けて、肝切除術、穿刺局所治療、経動脈的治療、の三通りの方法があります。
最近ではこれに肝移植が加わってきましたが、まだ一般的ではありません。
穿刺局所治療とは、「経皮的腫瘍内エタノール注入療法」、「マイクロ波熱凝固療法」、さらに最近になって導入された「ラジオ波熱焼灼療法(RFA)」を指します。
現在、一回当たりの獲得しうる壊死範囲が広いことから、RFAが穿刺局所治療の主流となっています。
経動脈的治療とは、主に「肝動脈塞栓術(TAE)」を指します。TAEは肝動脈血流の豊富な肝細胞がんに対して、その栄養血管を塞栓し、腫瘍を阻血に陥らせることにより抗腫瘍効果を得る治療法で、肝切除や穿刺局所治療の適応とならない進行肝がん例や肝機能不良例に実施されることが多いようです。
肝切除は肝細胞がんに対する最も根治性があると考えられる治療法で、最近では肝切除の適応の厳格化、安定した標準手術手技の開発、術後管理の向上により、術後合併症は激減し、より安全に手術が受けられるようになりました。またその治療成績も著明に向上しています。
以上のような種々の治療法を駆使して肝がんを治癒に導くわけですが、その方に合ったオーダーメイドの治療を行う事が重要と考えられます。
最後に、肝がんについてもやはり早期発見が重要なことは、他臓器癌と同様で、肝機能障害のある方は検診を受けることをお勧めいたします。 |
| 12.痔核について |
|
痔核とは
痔核は一般的にはイボ痔といわれているものです。
痔核ができる原因としては便秘、下痢、重いものを持つこと、いきむことを繰り返すことなどで肛門に負担がかかることがいわれています。
症状
痔核による症状には出血、脱出、痛みがあります。
出血:痔核からの出血には紙につく程度のものから便器にぽたぽたと落ちるもの、吹き出るように出るものまでさまざまです。比較的多めの出血が続くことで貧血となり、時には輸血が必要になる事があるので要注意です。また、中には痔核からの出血だと思い込んでいると直腸癌や大腸癌から出血している場合もあります。肛門からの出血があるときには年齢にかかわらず大腸内視鏡などの検査を受ける事をお勧めします。
脱出:痔核は病気の進行に伴い大きくなると肛門より外へ向かって出て来る事があります。排便時に脱出して自然に戻らず指などで戻さなくてはならないものや、常に出たままになっているものは薬の治療だけでは良くならないものが多く、一般的には手術が必要になります。
疼痛:肛門痛が生じる痔核は多くが外痔核になります。特に血栓性外痔核という痔核内に血のかたまりができるタイプの外痔核では激しい疼痛がありお尻をべったりつけて座ることができず、「今すぐ何とかしてください。」と外来を受診されることが多いです。この場合は局所麻酔下で血栓を切除する手術を行います。入院の必要は無く外来できる処置です。また、内痔核でも嵌頓(かんとん)痔核といい常に出たままになった痔核では痛みを伴う事があります。
日常生活で気を付けること
排便習慣をつける。
長時間座りっぱなしや立ちっぱなしを避ける。
お尻を清潔に保つ。
深酒はしない。
香辛料などの刺激物は避ける。
排便時の注意
排便後トイレットペーパーで強くこすらない。特に症状がひどい時にはウォシュレットやシャワーで流してしずくを紙で拭く程度にしましょう。
痔核は生活習慣によって良くなったり悪くなったりすることの多い病気です。特に症状がひどくなった時には診察を受けて上記の注意事項を守った規則正しい生活を心がけましょう。 |
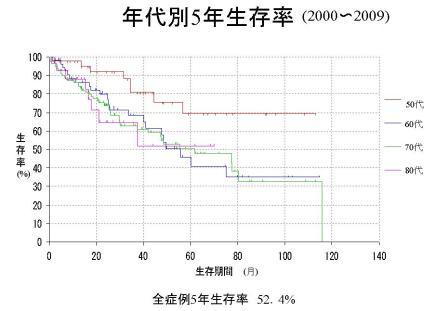
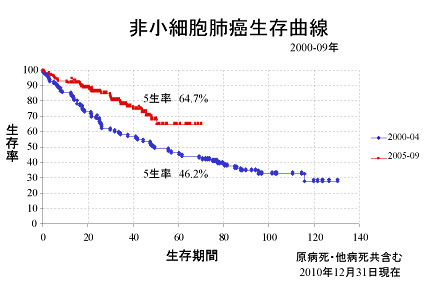
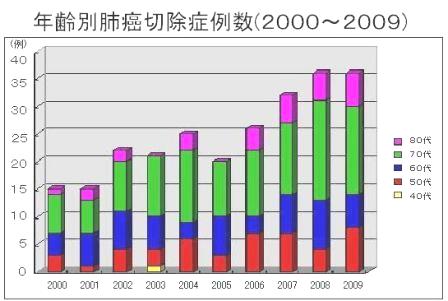
| 13.肺がんの診断と治療 |
|
2000年1月から2015年12月までに480例の非小細胞肺癌手術症例を経験しました。2006年からstageI期症例が全体の50%を超えるようになりました。これはCT発見肺癌の増加によると思われます。
2007年頃から新規抗癌剤や分子標的薬剤が一般病院でも積極的に使用されるようになり、術後補助療法も確立されたことから、2000年1月から2006年12月の147例と2007年1月から2012年5月に経験した205例の5生率を比較しました。それぞれ48.97%と74.14%で2007年以後の症例の生存率が上昇していました。これは?B〜?期でも同様の傾向がありました。
術前画像診断の進歩、周術期管理の進歩、再発後の治療の進歩などが理由であろうと思われます。今後手術手技の進歩や上記理由の進歩で肺癌手術症例のさらなる予後の改善が見込まれると思われました。

|







